2019-05-28 12:15:45
του Ξενοφώντα Τσούκαλη, M.D., medlabnews.gr
Στην Ελλάδα υπολογίζεται ότι πάσχουν περίπου 12.000 ασθενείς, κυρίως άτομα παραγωγικής ηλικίας από 20 χρόνων και πάνω.
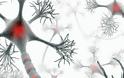
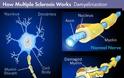
Η σκλήρυνση κατά πλάκας προκαλείται όταν το ανοσοποιητικό σύστημα εκλαμβάνει λανθασμένα ένα μέρος του εγκεφάλου ως εχθρικό εισβολέα με αποτέλεσμα να του επιτίθεται. Καταστρέφει έτσι τα μονωτικά καλύμματα των νευρικών κυττάρων στον εγκέφαλο μην επιτρέποντας τη σωστή μετάδοση ηλεκτρικών σημάτων μέσω του νευρικού συστήματος. Αποτέλεσμα αυτού είναι προβλήματα στη βάδιση, κόπωση, θολή όραση. Για την ώρα δεν υπάρχει πλήρης θεραπεία για την ασθένεια, αν και υφίστανται αγωγές για την υποτροπιάζουσα-διαλείπουσα σκλήρυνση κατά πλάκας.
Η πολλαπλή σκλήρυνση είναι μια νευροεκφυλιστική πάθηση που συχνά πρωτοεμφανίζεται σε ηλικία 20 έως 40 ετών, όταν οι ασθενείς βρίσκονται στην πλέον παραγωγική τους ηλικία. Οι γυναίκες έχουν διπλάσια πιθανότητα να εκδηλώσουν Πολλαπλή Σκλήρυνση (ΠΣ) σε σχέση με τους άνδρες, ενώ στην παγκόσμια βιβλιογραφία έχουν καταγραφεί και περιστατικά σε παιδιά 9 ετών, καθώς και σε ηλικιωμένους 70 χρόνων
. Με την πάροδο του χρόνου παρατηρείται απώλεια της εγκεφαλικής μάζας σε όλους τους ανθρώπους, όμως στους ασθενείς με ΠΣ η διαδικασία αυτή επιταχύνεται, επηρεάζοντας τις πνευματικές δυνάμεις των ασθενών. Παρά το γεγονός ότι η σκλήρυνση κατά πλάκας είναι εξαιρετικά σπάνια στα παιδιά, εντούτοις, φαίνεται να είναι πολύ πιο συχνή στα υπέρβαρα και παχύσαρκα κορίτσια.
Είναι, μάλιστα, σχεδόν τετραπλάσια η συχνότητά της στα εξαιρετικά παχύσαρκα κορίτσια, πιθανόν λόγω των επιπέδων των βιταμινών στον οργανισμό τους ή εξ’ αιτίας φλεγμονής που σχετίζεται με την παχυσαρκία.
Οικονομική κρίση και Σκλήρυνση κατά Πλάκας.
Η επιδείνωση της οικονομικής κατάστασης, η ανεργία και το άγχος που προκαλούν, αποτελούν εκλυτικό αλλά όχι και αιτιολογικό παράγοντα της Σκλήρυνσης κατά Πλάκας και των αυτοάνοσων νοσημάτων.
Το άγχος και η οικονομική κατάσταση επιδεινώνει τη νοσηρότητα. Οι υποτροπές της Σκλήρυνσης κατά Πλάκας σχετίζονται πολύ συχνά με έντονο άγχος. Σε κάποιους ανθρώπους το stress επηρεάζει το ανοσοποιητικό σύστημα και δυνητικά αυξάνει τον κίνδυνο υποτροπής. Άρα το άγχος είναι πάρα πολύ πιθανόν να παίξει ένα ρόλο κυρίως στην έξαρση της νόσου.
Η συμπτωματολογία της είναι τόσο ποικιλόμορφη που θα μπορούσαμε να την παρουσιάσουμε ως την «ασθένεια με τα 1000 πρόσωπα». Η κλινική πορεία της σκλήρυνσης κατά πλάκας είναι εξαιρετικά ετερογενής, δηλαδή, η πάθηση φαίνεται ίδια σε κάθε πάσχοντα, αλλά στην πραγματικότητα εκδηλώνεται με τελείως διαφορετικό τρόπο. Τα συμπτώματα της Σκλήρυνσης κατά πλάκας προκαλούνται από την απομυελίνωση και τη καταστροφή των αξόνων των νεύρων στο κεντρικό νευρικό σύστημα και περιλαμβάνουν όλα τα συμπτώματα τα οποία μπορεί να εκδηλωθούν από βλάβη του κεντρικού νευρικού συστήματος (ΚΝΣ). Έτσι, η ποικιλομορφία των κλινικών εκδηλώσεων εξαρτάται από τις περιοχές που κάθε φορά θίγονται. Ακόμα και στο ίδιο άτομο, τα συμπτώματα μπορεί να ποικίλλουν από καιρό σε καιρό. Στατιστικώς όμως, μερικές περιοχές του ΚΝΣ, προσβάλλονται συχνότερα και δίνουν σημεία και συμπτώματα που χαρακτηρίζουν τη σκλήρυνση κατά πλάκας. Τα συχνότερα συμπτώματα αποτελούν οι παραισθησίες ενός ή περισσότερων άκρων, με μουδιάσματα στα άκρα και ιδιαίτερα στα δάκτυλα των χεριών, όπως επίσης του κορμού ή του προσώπου, αστάθεια και μυϊκή αδυναμία με αδεξιότητα ή εύκολη κόπωση ενός ποδιού ή χεριού, διαταραχές της όρασης, όπως έκπτωση της οπτικής οξύτητας ενός οφθαλμού, σκοτώματα ή και πόνος στο ένα μάτι. Μια από τις κλασικότερες αρχικές εκδηλώσεις (25% του συνόλου των ασθενών) της σκλήρυνσης κατά πλάκας είναι η οπτική νευρίτιδα. Συχνά επίσης συμπτώματα αποτελούν οι παρέσεις των οφθαλμοκινητικών νεύρων με αποτέλεσμα την εμφάνιση διπλωπίας, παροδικές αδυναμίες ή ασυνήθης εύκολη κόπωση ενός άκρου, ήπια αστάθεια, ίλιγγος, διαταραχές ελέγχου των σφιγκτήρων, διαταραχές κένωσης της κύστης, ανικανότητα, καθώς και ψυχικές διαταραχές (αφασία, ευφορία, άνοια). Σπανιότερα: νευραλγία τριδύμου, πάρεση προσωπικού. Τα συμπτώματα τείνουν να ενισχύονται μετά από έκθεση σε θερμό περιβάλλον, ζεστό λουτρό, και πυρετό.
ΝΕΑ ΔΙΑΓΝΩΣΤΙΚΑ ΚΡΙΤΗΡΙΑ ΓΙΑ ΤΗΝ ΠΣ
Η Διεθνής Ιατρική και Επιστημονική Επιτροπή της Διεθνούς Ομοσπονδίας για την ΠΣ (MSIF) ανακάλυψε νέα διαγνωστικά κριτήρια έτσι ώστε να βοηθήσει τους ειδικούς να ξεχωρίζουν την ΠΣ από άλλες καταστάσεις που μπορεί να παρουσιάζουν παρόμοια συμπτώματα. Τα νέα κριτήρια επιτρέπουν στα αποτελέσματα της μαγνητικής τομογραφίας (MRI) να συμπεριληφθούν, έτσι είναι πιθανό να γίνει διάγνωση όταν κάποιος είχε μόνο μία κλινική εκδήλωση. Όταν χρησιμοποιούνται τα νέα κριτήρια, ένα άτομο μπορεί να χαρακτηριστεί ως ασθενής με ΠΣ, πιθανή ΠΣ ή και όχι ΠΣ.
ΚΛΙΝΙΚΗ ΔΙΑΓΝΩΣΗ
Αρχικά η ΠΣ μπορεί να παρουσιάζεται σαν μια ιστορία ακαθόριστων συμπτωμάτων, τα οποία μπορεί να συμβούν σποραδικά σε μια παρατεταμένη περίοδο και μπορεί να αποδοθούν σε διάφορες άλλες καταστάσεις. Αόριστα ή υποκειμενικά συμπτώματα είναι δύσκολα να εξηγηθούν από τους γιατρούς και τους ειδικούς κάτι το οποίο δεν είναι ξεχωριστά αντιληπτό και για τους ασθενείς με ΠΣ, με αποτέλεσμα να μην χορηγείται η κατάλληλη θεραπεία στα πολύ αρχικά στάδια της νόσου.
Ακόμη και όταν ένα άτομο παρουσιάζει έναν κλασσικό τύπο συμπτωμάτων της ΠΣ, τα συμπτώματα πρέπει να συμφωνούν με τα κριτήρια προτού ο γιατρός ή ο νευρολόγος μπορέσει να διαγνώσει, κλινικά, «σίγουρη ΣκΠ». Αυτά τα κριτήρια είναι:
« Δύο διαφορετικές περιοχές του ΚΝΣ είναι επηρεασμένες, και ότι αυτές οι επιρροές έχουν παρουσιαστεί χωριστές τουλάχιστον σε δύο διαφορετικές περιπτώσεις με ένα μήνα διαφορά, καθώς και αν το άτομο βρίσκεται μέσα στα συνήθη πλαίσια ηλικίας για την έναρξη της ΠΣ. Έτσι ωστόσο είναι πιθανό να διαγνώστε «σίγουρη» ΠΣ στην πρώτη σας επίσκεψη στον νευρολόγο, είναι όμως επίσης πιθανόν η διάγνωση να μην είναι σίγουρη, και το άτομο θα πρέπει να το παραπέμψει σε περαιτέρω εξετάσεις.
Συχνότερα χρησιμοποιούμενα φάρμακα
Δεν υπάρχει σίγουρη θεραπεία για την πολλαπλή σκλήρυνση καθώς δεν υπάρχει μέχρι στιγμής ούτε πλήρης ίαση της ασθένειας. Οι πρόσφατες εξελίξεις στη θεραπεία της σκλήρυνσης κατά πλάκας έχουν φέρει πια πολλές θεραπευτικές επιλογές για την αντιμετώπιση τόσο της ίδιας της νόσου όσο και των πιο σημαντικών συμπτωμάτων της. Η θεραπεία στοχεύει στην επιστροφή της λειτουργίας του σώματος ύστερα από ένα επεισόδιο, αποφυγή νέων επεισοδίων και αποφυγή της αναπηρίας. Yπάρχουν αρκετές διαθέσιμες θεραπείες που επιβραδύνουν την εξέλιξη της νόσου και μειώνουν τις υποτροπές. Νέες επιστημονικές έρευνες φαίνεται ότι έχουν συμβάλλει σημαντικά στην αντιμετώπιση της ΠΣ, διευρύνοντας τις θεραπευτικές επιλογές, πάρα ταύτα κάποιες ανάγκες ως προς τη θεραπευτική αντιμετώπιση παραμένουν ανεκπλήρωτες για τον ασθενή με ΠΣ.
Για τη θεραπεία κάποιου επεισοδίου οι ασθενείς χορηγούνται μεγάλες δόσεις κορτικοστεροειδών. Yπάρχουν διάφορα φάρμακα διαθέσιμα τα οποία μπορούν να επιβραδύνουν την επιδείνωση και να ελαττώσουν τις ώσεις. Δεν υπάρχουν θεραπείες διαθέσιμες που να ανατρέπουν την καταστροφή των ιστών που προκαλείται από τη σκλήρυνση. Η παρηγορητική-συμπτωματική θεραπεία συνήθως γίνεται αναγκαία για την αντιμετώπιση της σπαστικότητας, της κόπωσης, της ατονικής κύστης, κτλ. Επίσης προτείνονται γενικές συμβουλές όπως αρκετός ύπνος, υγιεινή διατροφή, όχι αλκοόλ και όχι νικοτίνη (κάπνισμα).
Η κατάλληλη διατροφή
Τα θρεπτικά συστατικά που εμπλέκονται στην αντιμετώπιση της ΠΣ είναι τα ακόλουθα: Τα ω-3 λιπαρά οξέα, το Λινολεϊκό οξύ, τα Μονοακόρεστα λιπαρά οξέα (ελαικό οξύ), η βιταμίνη D, η Βιταμίνη Β12, η βιταμίνη Ε, η Βιταμίνη C, το β- καροτένιο και το Σελήνιο. Οι δίαιτες με ολοκληρωμένα γεύματα, που περιλαμβάνουν ιχθυέλαια και βιταμίνη D, μπορεί να αντιπροσωπεύουν την πρακτική λύση για την πρόληψη, αλλά και την αντιμετώπιση της ΠΣ. Παράλληλα, πέρα από την πιθανή πρακτική σχέση τους με τη νόσο, αποδεδειγμένα συμβάλλουν στη μείωση του κινδύνου προσβολής από άλλες χρόνιες εκφυλιστικές ασθένειες, όπως είναι ο σακχαρώδης διαβήτης, τα καρδιαγγειακά νοσήματα κ.λπ. Σημαντική επίσης είναι και η πρόσληψη αντιοξειδωτικών ουσιών.
Νέες Θεραπείες
Ελπιδοφόρα είναι τα μηνύματα για τους πάσχοντες από πολλαπλή σκλήρυνση, καθώς η φαρέτρα των γιατρών εμπλουτίζεται με νέες θεραπείες που στοχεύουν στη μείωση της ενεργότητας της νόσου. Συνολικά 13 φάρμακα, παλαιά και καινοτόμα, υπάρχουν αυτή τη στιγμή για την πολλαπλή σκλήρυνση και η συζήτηση πλέον επικεντρώνεται στο χρόνο έναρξης της θεραπείας με ισχυρά φάρμακα «ώστε να ταπεινώνεται τελείως η νόσος και να μην υπάρχει καμιά εξέλιξη»
Στο θεραπευτικό κομμάτι «περιμένουμε νέα δεδομένα και αλλαγή ενδείξεων σε κάποια φάρμακα από τα υπάρχοντα. Είναι πολλές μελέτες που τρέχουν διεθνώς και αυτό ενδεχομένως να αλλάξει και το τοπίο προς την ένδειξη χορήγησης των φαρμάκων ή ως προς το χρόνο που θα χορηγούνται τα φάρμακα και, απ' ό,τι φαίνεται, «οι καινούργιες δυναμικές θεραπείες πρέπει να μπαίνουν νωρίτερα».
Αυτό που γενικώς τα τελευταία χρόνια αλλάζει είναι οι απαιτήσεις που έχουμε από τις θεραπείες. Παλιότερα θεωρούσαμε λίγο πολύ δεδομένο, ότι με τις αρχικές θεραπείες που είχαν εφαρμοστεί στη νόσο τα πράγματα ενδεχομένως δεν θα πάνε και τόσο καλά, συνεπώς ο στόχος ήταν να επιβραδύνουμε την εξέλιξη και την εμφάνιση της αναπηρίας. Τώρα ο στόχος είναι να μην έχεις καθόλου ενεργότητα της νόσου. Είναι πολύ σημαντικό αυτό και οι νέες θεραπείες σε μεγάλο βαθμό το εξασφαλίζουν αυτό. Η συνεχής παρακολούθηση πρέπει να γίνεται, καθώς ακόμα και αν ο ασθενής δεν εκδηλώνει συμπτώματα, η ενεργότητα της νόσου (φλεγμονή, απομυελίνωση, αξονική καταστροφή), είναι συνεχής.
Εξατομικευμένη θεραπεία
Άλλο ζητούμενο της επιστημονικής κοινότητας είναι ποια θεραπεία ταιριάζει σε ποιον ασθενή και οι γνώσεις μας εμπλουτίζονται και οι θεραπείες αυξάνονται με τρόπο θεαματικό και επαναστατικό, δηλαδή οι σύγχρονες θεραπείες πλέον είναι υπερδιπλάσιας αποτελεσματικότητας σε σχέση με τις παλιότερες.
Σε εξέλιξη είναι μελέτη όπου επιστήμονες από το πανεπιστήμιο του Rochester στις ΗΠΑ αξιοποίησαν τις τελευταίες εξελίξεις στην έρευνα των βλαστικών κυττάρων και είναι ιδιαίτερα αισιόδοξοι για τα αποτελέσματα. Συγκεκριμένα πήραν ένα δείγμα ανθρώπινων κυττάρων από δέρμα και το μετέτρεψαν σε βλαστικά κύτταρα. Στην συνέχεια μετέτρεψαν τα βλαστοκύτταρα σε ανώριμες εκδόσεις των κυττάρων του εγκεφάλου που παράγουν μυελίνη και τα τοποθέτησαν σε ποντίκια που είχαν γεννηθεί χωρίς μυελίνη.
Σύμφωνα με τους ερευνητές «με τον τρόπο αυτό παρήχθη μυελίνη σε όλο το μήκος του νευρικού συστήματος και μερικά πειραματόζωα πέτυχαν να αγγίξουν φυσιολογικούς κλινικούς δείκτες αλλά και να ζήσουν περισσότερο. Στόχος μας, λοιπόν, τώρα, είναι να καλύψουμε και πάλι με μυελίνη τις βασικές νευρικές ίνες των ασθενών με σκλήρυνση κατά πλάκας».
Μύθοι για την Πολλαπλή Σκλήρυνση
Μύθος 1 – Η ΠΣ είναι θανατηφόρος νόσος
Δεν είναι. Οι στατιστικές δείχνουν ότι οι πιο πολλοί ασθενείς με ΠΣ έχουν συνήθως φυσιολογικό προσδόκιμο επιβίωσης. Οι πιο πολλοί θάνατοι που σχετίζονται με την ΠΣ οφείλονται σε επιπλοκές στα πιο προχωρημένα στάδια της νόσου. Η αποτελεσματική και έγκαιρη θεραπεία της ΠΣ μπορεί να βοηθήσει ώστε να αποτραπούν τέτοιες επιπλοκές.
Μύθος 2 – Κάθε ασθενής με ΠΣ θα καταλήξει σε αναπηρική καρέκλα αργά ή γρήγορα
Δεν είναι αλήθεια. Πολλοί ασθενείς με ΠΣ παραμένουν σε θέση να περπατούν χωρίς βοήθεια ακόμα και μετά από χρόνια που πάσχουν από τη νόσο. Η πιθανότητα πάντως να υπάρξει η ανάγκη χρήσης βοηθητικής συσκευής για τη βάδιση αυξάνει όσο περισσότερα χρόνια πάσχει κάποιος από τη νόσο. Επιπρόσθετα ακόμα και ασθενείς που είναι σε θέση να περπατήσουν, μπορεί να χρησιμοποιήσουν τη βοήθεια ενός μπαστουνιού ή ενός αμαξιδίου ώστε να ελαχιστοποιήσουν την πιθανότητα πτώσης και τραυματισμού. Σύμφωνα με τις πιο πρόσφατες έρευνες μόνο το 25% των ασθενών με ΠΣ θα χρησιμοποιήσει αναπηρικό αμαξίδιο ή θα μείνει στο κρεββάτι επειδή δεν μπορεί να περπατήσει.
Μύθος 3 – Αφού δεν υπάρχει θεραπεία για την ΠΣ, δεν μπορεί να γίνει τίποτα και για μένα
Μπορεί να είναι αλήθεια ότι δεν υπάρχει ακόμα θεραπεία για την ΠΣ, αλλά υπάρχουν πλέον θεραπείες οι οποίες τροποποιούν την πορεία της νόσου προς όφελος του ασθενούς καθώς επιβραδύνουν την εξέλιξή της. Επιπρόσθετα πολυάριθμες θεραπευτικές και τεχνολογικές εξελίξεις είναι πλέον σε θέση να βοηθήσουν τους ασθενείς να αντιμετωπίζουν καλύτερα τα συμπτώματά και τις επιπλοκές τους.
Μύθος 4 – Θα πρέπει να σταματήσω να δουλεύω. Το στρες της δουλειάς μπορεί να επιδεινώσει την νόσο μου.
Δεν υπάρχουν επιστημονικές αποδείξεις ότι το φυσιολογικό στρες της εργασίας έχει οποιαδήποτε επίδραση στην ΠΣ. Παρ’όλα αυτά συμπτώματα όπως η κόπωση μπορεί να προκαλέσουν προβλήματα στην επίδοση στον εργασιακό χώρο. Περίπου το 30% των ασθενών με ΠΣ είναι σε θέση να δουλεύουν πλήρες ωράριο για 20 χρόνια μετά την έναρξή των συμπτωμάτων τους. Το ποσοστό αυτό θα μπορούσε να είναι υψηλότερο αν τόσο οι ασθενείς και οι οικογένειες τους όσο και οι εργοδότες είχαν καλύτερη ενημέρωση και μπορούσαν να προσαρμόζουν τις εργασιακές απαιτήσεις στις ιδιαιτερότητες του κάθε ασθενή. Οι πάσχοντες από ΠΣ θα πρέπει να παρακινούνται να συνεχίσουν την εργασία τους.
Μύθος 5 – Δεν θα πρέπει να κάνω παιδιά, μιας και αφού πάσχω από ΠΣ δεν θα είμαι καλός γονιός.
Οι πιο πολλές γυναίκες με ΠΣ παρουσιάζουν ελάττωση των συμπτωμάτων τους κατά τη διάρκεια της εγκυμοσύνης. Στη συνέχεια ο κίνδυνος μίας ώσης είναι σε μικρό βαθμό αυξημένος για τους πρώτους έξι μήνες μετά τον τοκετό. Συνολικότερα όμως τόσο η εγκυμοσύνη όσο και ο τοκετός δεν φαίνεται να έχουν καμία μακροπρόθεσμη επίπτωση στην πορεία της ΠΣ. Επίσης η ΠΣ δεν είναι μία κληρονομική νόσο. Ο κίνδυνος να παρουσιάσουν τη νόσο τα παιδιά ενός ασθενούς είναι πολύ μικρός και κυμαίνεται από 1% με 5%. Τα παιδιά δεν είναι τόσο ευαίσθητα όσο νομίζουμε και μπορούν να διαχειριστούν επώδυνα προβλήματα με τρόπο πολύ καλύτερο από ότι πιστεύουμε. Παράλληλα, η συζήτηση των προβλημάτων και των συναισθημάτων ενώνει περισσότερο μία οικογένεια. Ακόμα και αν ο γονιός δυσκολεύεται να συμμετέχει σε αθλητικές δραστηριότητες υπάρχουν πάρα πολλές ακόμα δραστηριότητες που μπορεί να κάνει μία οικογένεια μαζί.
Μύθος 6 – Κανείς δε θα με θέλει πια τώρα που πάσχω από ΠΣ
Η συζήτηση των προβλημάτων και η εξεύρεση λύσεων μπορεί πραγματικά να βαθύνει την κατανόηση μεταξύ των ζευγαριών. Παράλληλα η σεξουαλικότητα δεν λείπει από τις ζωές ανθρώπων που πάσχουν από ΠΣ. Αντίθετα οι σύντροφοι μπορούν να βρουν λύσεις ακόμα και με τη βοήθεια φαρμάκων ώστε να ξεπεράσουν προβλήματα που θέτει κάποιες φορές η νόσος.
Μύθος 7 – Κανείς δεν μπορεί να καταλάβει τι περνάω
Η σκλήρυνση κατά πλάκας προσβάλει περίπου 2.5 εκατομμύρια άτομα σε όλο τον κόσμο. Στη Βόρεια Αμερική περίπου 200 άνθρωποι διαγιγνώσκονται με ΠΣ κάθε εβδομάδα. Ακόμα και στη χώρα μας άρχισε να προωθείται η κοινωνική μέριμνα αλλά και εξατομικευμένη υποστήριξη σε ασθενείς με ΠΣ.
Μύθος 9 – Δεν έχει γίνει καμία πρόδος στην έρευνα για την αντιμετώπιση της ΠΣ
Μόλις μία δεκαετία πριν δεν υπήρχε κανένα φάρμακο που μπορούσε να αναχαιτίσει τη νόσο. Σήμερα υπάρχουν αρκετά εγκεκριμένα φάρμακα τα οποία μπορούν να τροποποιήσουν την πορεία της νόσου, ενώ καινούριες έρευνες υπόσχονται σύντομα και νέα αποτελεσματικότερα.
Και λίγα λόγια για την για την Πανελλήνια Ομοσπονδία Ατόμων με Σκλήρυνση Κατά Πλάκας:
Η Πανελλήνια Ομοσπονδία Ατόμων με Σκλήρυνση Κατά Πλάκας (ΠΟΑμΣΚΠ), η οποία εδρεύει στο Ελληνικό στην Αθήνα, ιδρύθηκε το 2008, είναι δευτεροβάθμιος φορέας στον οποίο εντάσσονται 8 Πρωτοβάθμιοι Σύλλογοι Ασθενών από όλη την Ελλάδα. Το Διοικητικό Συμβούλιο της ΠΟΑμΣΚΠ, καθώς και οι αντιπρόσωποι των Σωματείων-μελών της που συμμετέχουν στην Γενική Συνέλευση είναι αποκλειστικά ασθενείς με ΠΣ-ΣΚΠ. Από τον Ιούλιο του 2015 η ΠΟΑμΣΚΠ είναι επίσης μέλος της ΕΣΑμεΑ (Εθνική Συνομοσπονδία Ατόμων με Αναπηρία), και εκπροσωπείται και από αυτή. Σκοπός του είναι η προάσπιση των δικαιωμάτων των ασθενών με Πολλαπλή Σκλήρυνση(ΠΣ) -Σκλήρυνση κατά Πλάκας (ΣΚΠ), καθώς η βελτίωση της ποιότητας της καθημερινής ζωής, τόσο των ίδιων όσο και των οικογενειών τους.
Διαβάστε επίσης
Ποια τα συμπτώματα και οι αιτίες της πολλαπλής σκλήρυνσης (σκλήρυνση κατά πλάκας). Τα νέα θεραπευτικά όπλα. Στην αιχμή της θεραπευτικής αντιμετώπισης βρίσκεται μια ελληνική φαρμακευτική εταιρείαΣκλήρυνση κατά πλάκας. Σημάδια που υποδηλώνουν υποτροπή. Πώς αντιμετωπίζονται;Παγκόσμια Ημέρα Σπάνιων Παθήσεων. Ποιες είναι οι σπάνιες παθήσεις; (video)Αφιέρωμα στην Πολλαπλή Σκλήρυνση ή Σκλήρυνση Κατά Πλάκας (ΣΚΠ) ή η ασθένεια με τα 1000 πρόσωπαΠολλαπλή Σκλήρυνση και εγκυμοσύνη, 5+1 μύθοι
Ξενοφώντα Τσούκαλη
Dr.
PhD
medlabgr
Στην Ελλάδα υπολογίζεται ότι πάσχουν περίπου 12.000 ασθενείς, κυρίως άτομα παραγωγικής ηλικίας από 20 χρόνων και πάνω.
Η σκλήρυνση κατά πλάκας προκαλείται όταν το ανοσοποιητικό σύστημα εκλαμβάνει λανθασμένα ένα μέρος του εγκεφάλου ως εχθρικό εισβολέα με αποτέλεσμα να του επιτίθεται. Καταστρέφει έτσι τα μονωτικά καλύμματα των νευρικών κυττάρων στον εγκέφαλο μην επιτρέποντας τη σωστή μετάδοση ηλεκτρικών σημάτων μέσω του νευρικού συστήματος. Αποτέλεσμα αυτού είναι προβλήματα στη βάδιση, κόπωση, θολή όραση. Για την ώρα δεν υπάρχει πλήρης θεραπεία για την ασθένεια, αν και υφίστανται αγωγές για την υποτροπιάζουσα-διαλείπουσα σκλήρυνση κατά πλάκας.
Η πολλαπλή σκλήρυνση είναι μια νευροεκφυλιστική πάθηση που συχνά πρωτοεμφανίζεται σε ηλικία 20 έως 40 ετών, όταν οι ασθενείς βρίσκονται στην πλέον παραγωγική τους ηλικία. Οι γυναίκες έχουν διπλάσια πιθανότητα να εκδηλώσουν Πολλαπλή Σκλήρυνση (ΠΣ) σε σχέση με τους άνδρες, ενώ στην παγκόσμια βιβλιογραφία έχουν καταγραφεί και περιστατικά σε παιδιά 9 ετών, καθώς και σε ηλικιωμένους 70 χρόνων
Είναι, μάλιστα, σχεδόν τετραπλάσια η συχνότητά της στα εξαιρετικά παχύσαρκα κορίτσια, πιθανόν λόγω των επιπέδων των βιταμινών στον οργανισμό τους ή εξ’ αιτίας φλεγμονής που σχετίζεται με την παχυσαρκία.
Οικονομική κρίση και Σκλήρυνση κατά Πλάκας.
Η επιδείνωση της οικονομικής κατάστασης, η ανεργία και το άγχος που προκαλούν, αποτελούν εκλυτικό αλλά όχι και αιτιολογικό παράγοντα της Σκλήρυνσης κατά Πλάκας και των αυτοάνοσων νοσημάτων.
Το άγχος και η οικονομική κατάσταση επιδεινώνει τη νοσηρότητα. Οι υποτροπές της Σκλήρυνσης κατά Πλάκας σχετίζονται πολύ συχνά με έντονο άγχος. Σε κάποιους ανθρώπους το stress επηρεάζει το ανοσοποιητικό σύστημα και δυνητικά αυξάνει τον κίνδυνο υποτροπής. Άρα το άγχος είναι πάρα πολύ πιθανόν να παίξει ένα ρόλο κυρίως στην έξαρση της νόσου.
Η συμπτωματολογία της είναι τόσο ποικιλόμορφη που θα μπορούσαμε να την παρουσιάσουμε ως την «ασθένεια με τα 1000 πρόσωπα». Η κλινική πορεία της σκλήρυνσης κατά πλάκας είναι εξαιρετικά ετερογενής, δηλαδή, η πάθηση φαίνεται ίδια σε κάθε πάσχοντα, αλλά στην πραγματικότητα εκδηλώνεται με τελείως διαφορετικό τρόπο. Τα συμπτώματα της Σκλήρυνσης κατά πλάκας προκαλούνται από την απομυελίνωση και τη καταστροφή των αξόνων των νεύρων στο κεντρικό νευρικό σύστημα και περιλαμβάνουν όλα τα συμπτώματα τα οποία μπορεί να εκδηλωθούν από βλάβη του κεντρικού νευρικού συστήματος (ΚΝΣ). Έτσι, η ποικιλομορφία των κλινικών εκδηλώσεων εξαρτάται από τις περιοχές που κάθε φορά θίγονται. Ακόμα και στο ίδιο άτομο, τα συμπτώματα μπορεί να ποικίλλουν από καιρό σε καιρό. Στατιστικώς όμως, μερικές περιοχές του ΚΝΣ, προσβάλλονται συχνότερα και δίνουν σημεία και συμπτώματα που χαρακτηρίζουν τη σκλήρυνση κατά πλάκας. Τα συχνότερα συμπτώματα αποτελούν οι παραισθησίες ενός ή περισσότερων άκρων, με μουδιάσματα στα άκρα και ιδιαίτερα στα δάκτυλα των χεριών, όπως επίσης του κορμού ή του προσώπου, αστάθεια και μυϊκή αδυναμία με αδεξιότητα ή εύκολη κόπωση ενός ποδιού ή χεριού, διαταραχές της όρασης, όπως έκπτωση της οπτικής οξύτητας ενός οφθαλμού, σκοτώματα ή και πόνος στο ένα μάτι. Μια από τις κλασικότερες αρχικές εκδηλώσεις (25% του συνόλου των ασθενών) της σκλήρυνσης κατά πλάκας είναι η οπτική νευρίτιδα. Συχνά επίσης συμπτώματα αποτελούν οι παρέσεις των οφθαλμοκινητικών νεύρων με αποτέλεσμα την εμφάνιση διπλωπίας, παροδικές αδυναμίες ή ασυνήθης εύκολη κόπωση ενός άκρου, ήπια αστάθεια, ίλιγγος, διαταραχές ελέγχου των σφιγκτήρων, διαταραχές κένωσης της κύστης, ανικανότητα, καθώς και ψυχικές διαταραχές (αφασία, ευφορία, άνοια). Σπανιότερα: νευραλγία τριδύμου, πάρεση προσωπικού. Τα συμπτώματα τείνουν να ενισχύονται μετά από έκθεση σε θερμό περιβάλλον, ζεστό λουτρό, και πυρετό.
ΝΕΑ ΔΙΑΓΝΩΣΤΙΚΑ ΚΡΙΤΗΡΙΑ ΓΙΑ ΤΗΝ ΠΣ
Η Διεθνής Ιατρική και Επιστημονική Επιτροπή της Διεθνούς Ομοσπονδίας για την ΠΣ (MSIF) ανακάλυψε νέα διαγνωστικά κριτήρια έτσι ώστε να βοηθήσει τους ειδικούς να ξεχωρίζουν την ΠΣ από άλλες καταστάσεις που μπορεί να παρουσιάζουν παρόμοια συμπτώματα. Τα νέα κριτήρια επιτρέπουν στα αποτελέσματα της μαγνητικής τομογραφίας (MRI) να συμπεριληφθούν, έτσι είναι πιθανό να γίνει διάγνωση όταν κάποιος είχε μόνο μία κλινική εκδήλωση. Όταν χρησιμοποιούνται τα νέα κριτήρια, ένα άτομο μπορεί να χαρακτηριστεί ως ασθενής με ΠΣ, πιθανή ΠΣ ή και όχι ΠΣ.
ΚΛΙΝΙΚΗ ΔΙΑΓΝΩΣΗ
Αρχικά η ΠΣ μπορεί να παρουσιάζεται σαν μια ιστορία ακαθόριστων συμπτωμάτων, τα οποία μπορεί να συμβούν σποραδικά σε μια παρατεταμένη περίοδο και μπορεί να αποδοθούν σε διάφορες άλλες καταστάσεις. Αόριστα ή υποκειμενικά συμπτώματα είναι δύσκολα να εξηγηθούν από τους γιατρούς και τους ειδικούς κάτι το οποίο δεν είναι ξεχωριστά αντιληπτό και για τους ασθενείς με ΠΣ, με αποτέλεσμα να μην χορηγείται η κατάλληλη θεραπεία στα πολύ αρχικά στάδια της νόσου.
Ακόμη και όταν ένα άτομο παρουσιάζει έναν κλασσικό τύπο συμπτωμάτων της ΠΣ, τα συμπτώματα πρέπει να συμφωνούν με τα κριτήρια προτού ο γιατρός ή ο νευρολόγος μπορέσει να διαγνώσει, κλινικά, «σίγουρη ΣκΠ». Αυτά τα κριτήρια είναι:
« Δύο διαφορετικές περιοχές του ΚΝΣ είναι επηρεασμένες, και ότι αυτές οι επιρροές έχουν παρουσιαστεί χωριστές τουλάχιστον σε δύο διαφορετικές περιπτώσεις με ένα μήνα διαφορά, καθώς και αν το άτομο βρίσκεται μέσα στα συνήθη πλαίσια ηλικίας για την έναρξη της ΠΣ. Έτσι ωστόσο είναι πιθανό να διαγνώστε «σίγουρη» ΠΣ στην πρώτη σας επίσκεψη στον νευρολόγο, είναι όμως επίσης πιθανόν η διάγνωση να μην είναι σίγουρη, και το άτομο θα πρέπει να το παραπέμψει σε περαιτέρω εξετάσεις.
Συχνότερα χρησιμοποιούμενα φάρμακα
Δεν υπάρχει σίγουρη θεραπεία για την πολλαπλή σκλήρυνση καθώς δεν υπάρχει μέχρι στιγμής ούτε πλήρης ίαση της ασθένειας. Οι πρόσφατες εξελίξεις στη θεραπεία της σκλήρυνσης κατά πλάκας έχουν φέρει πια πολλές θεραπευτικές επιλογές για την αντιμετώπιση τόσο της ίδιας της νόσου όσο και των πιο σημαντικών συμπτωμάτων της. Η θεραπεία στοχεύει στην επιστροφή της λειτουργίας του σώματος ύστερα από ένα επεισόδιο, αποφυγή νέων επεισοδίων και αποφυγή της αναπηρίας. Yπάρχουν αρκετές διαθέσιμες θεραπείες που επιβραδύνουν την εξέλιξη της νόσου και μειώνουν τις υποτροπές. Νέες επιστημονικές έρευνες φαίνεται ότι έχουν συμβάλλει σημαντικά στην αντιμετώπιση της ΠΣ, διευρύνοντας τις θεραπευτικές επιλογές, πάρα ταύτα κάποιες ανάγκες ως προς τη θεραπευτική αντιμετώπιση παραμένουν ανεκπλήρωτες για τον ασθενή με ΠΣ.
Για τη θεραπεία κάποιου επεισοδίου οι ασθενείς χορηγούνται μεγάλες δόσεις κορτικοστεροειδών. Yπάρχουν διάφορα φάρμακα διαθέσιμα τα οποία μπορούν να επιβραδύνουν την επιδείνωση και να ελαττώσουν τις ώσεις. Δεν υπάρχουν θεραπείες διαθέσιμες που να ανατρέπουν την καταστροφή των ιστών που προκαλείται από τη σκλήρυνση. Η παρηγορητική-συμπτωματική θεραπεία συνήθως γίνεται αναγκαία για την αντιμετώπιση της σπαστικότητας, της κόπωσης, της ατονικής κύστης, κτλ. Επίσης προτείνονται γενικές συμβουλές όπως αρκετός ύπνος, υγιεινή διατροφή, όχι αλκοόλ και όχι νικοτίνη (κάπνισμα).
Η κατάλληλη διατροφή
Τα θρεπτικά συστατικά που εμπλέκονται στην αντιμετώπιση της ΠΣ είναι τα ακόλουθα: Τα ω-3 λιπαρά οξέα, το Λινολεϊκό οξύ, τα Μονοακόρεστα λιπαρά οξέα (ελαικό οξύ), η βιταμίνη D, η Βιταμίνη Β12, η βιταμίνη Ε, η Βιταμίνη C, το β- καροτένιο και το Σελήνιο. Οι δίαιτες με ολοκληρωμένα γεύματα, που περιλαμβάνουν ιχθυέλαια και βιταμίνη D, μπορεί να αντιπροσωπεύουν την πρακτική λύση για την πρόληψη, αλλά και την αντιμετώπιση της ΠΣ. Παράλληλα, πέρα από την πιθανή πρακτική σχέση τους με τη νόσο, αποδεδειγμένα συμβάλλουν στη μείωση του κινδύνου προσβολής από άλλες χρόνιες εκφυλιστικές ασθένειες, όπως είναι ο σακχαρώδης διαβήτης, τα καρδιαγγειακά νοσήματα κ.λπ. Σημαντική επίσης είναι και η πρόσληψη αντιοξειδωτικών ουσιών.
Νέες Θεραπείες
Ελπιδοφόρα είναι τα μηνύματα για τους πάσχοντες από πολλαπλή σκλήρυνση, καθώς η φαρέτρα των γιατρών εμπλουτίζεται με νέες θεραπείες που στοχεύουν στη μείωση της ενεργότητας της νόσου. Συνολικά 13 φάρμακα, παλαιά και καινοτόμα, υπάρχουν αυτή τη στιγμή για την πολλαπλή σκλήρυνση και η συζήτηση πλέον επικεντρώνεται στο χρόνο έναρξης της θεραπείας με ισχυρά φάρμακα «ώστε να ταπεινώνεται τελείως η νόσος και να μην υπάρχει καμιά εξέλιξη»
Στο θεραπευτικό κομμάτι «περιμένουμε νέα δεδομένα και αλλαγή ενδείξεων σε κάποια φάρμακα από τα υπάρχοντα. Είναι πολλές μελέτες που τρέχουν διεθνώς και αυτό ενδεχομένως να αλλάξει και το τοπίο προς την ένδειξη χορήγησης των φαρμάκων ή ως προς το χρόνο που θα χορηγούνται τα φάρμακα και, απ' ό,τι φαίνεται, «οι καινούργιες δυναμικές θεραπείες πρέπει να μπαίνουν νωρίτερα».
Αυτό που γενικώς τα τελευταία χρόνια αλλάζει είναι οι απαιτήσεις που έχουμε από τις θεραπείες. Παλιότερα θεωρούσαμε λίγο πολύ δεδομένο, ότι με τις αρχικές θεραπείες που είχαν εφαρμοστεί στη νόσο τα πράγματα ενδεχομένως δεν θα πάνε και τόσο καλά, συνεπώς ο στόχος ήταν να επιβραδύνουμε την εξέλιξη και την εμφάνιση της αναπηρίας. Τώρα ο στόχος είναι να μην έχεις καθόλου ενεργότητα της νόσου. Είναι πολύ σημαντικό αυτό και οι νέες θεραπείες σε μεγάλο βαθμό το εξασφαλίζουν αυτό. Η συνεχής παρακολούθηση πρέπει να γίνεται, καθώς ακόμα και αν ο ασθενής δεν εκδηλώνει συμπτώματα, η ενεργότητα της νόσου (φλεγμονή, απομυελίνωση, αξονική καταστροφή), είναι συνεχής.
Εξατομικευμένη θεραπεία
Άλλο ζητούμενο της επιστημονικής κοινότητας είναι ποια θεραπεία ταιριάζει σε ποιον ασθενή και οι γνώσεις μας εμπλουτίζονται και οι θεραπείες αυξάνονται με τρόπο θεαματικό και επαναστατικό, δηλαδή οι σύγχρονες θεραπείες πλέον είναι υπερδιπλάσιας αποτελεσματικότητας σε σχέση με τις παλιότερες.
Σε εξέλιξη είναι μελέτη όπου επιστήμονες από το πανεπιστήμιο του Rochester στις ΗΠΑ αξιοποίησαν τις τελευταίες εξελίξεις στην έρευνα των βλαστικών κυττάρων και είναι ιδιαίτερα αισιόδοξοι για τα αποτελέσματα. Συγκεκριμένα πήραν ένα δείγμα ανθρώπινων κυττάρων από δέρμα και το μετέτρεψαν σε βλαστικά κύτταρα. Στην συνέχεια μετέτρεψαν τα βλαστοκύτταρα σε ανώριμες εκδόσεις των κυττάρων του εγκεφάλου που παράγουν μυελίνη και τα τοποθέτησαν σε ποντίκια που είχαν γεννηθεί χωρίς μυελίνη.
Σύμφωνα με τους ερευνητές «με τον τρόπο αυτό παρήχθη μυελίνη σε όλο το μήκος του νευρικού συστήματος και μερικά πειραματόζωα πέτυχαν να αγγίξουν φυσιολογικούς κλινικούς δείκτες αλλά και να ζήσουν περισσότερο. Στόχος μας, λοιπόν, τώρα, είναι να καλύψουμε και πάλι με μυελίνη τις βασικές νευρικές ίνες των ασθενών με σκλήρυνση κατά πλάκας».
Μύθοι για την Πολλαπλή Σκλήρυνση
Μύθος 1 – Η ΠΣ είναι θανατηφόρος νόσος
Δεν είναι. Οι στατιστικές δείχνουν ότι οι πιο πολλοί ασθενείς με ΠΣ έχουν συνήθως φυσιολογικό προσδόκιμο επιβίωσης. Οι πιο πολλοί θάνατοι που σχετίζονται με την ΠΣ οφείλονται σε επιπλοκές στα πιο προχωρημένα στάδια της νόσου. Η αποτελεσματική και έγκαιρη θεραπεία της ΠΣ μπορεί να βοηθήσει ώστε να αποτραπούν τέτοιες επιπλοκές.
Μύθος 2 – Κάθε ασθενής με ΠΣ θα καταλήξει σε αναπηρική καρέκλα αργά ή γρήγορα
Δεν είναι αλήθεια. Πολλοί ασθενείς με ΠΣ παραμένουν σε θέση να περπατούν χωρίς βοήθεια ακόμα και μετά από χρόνια που πάσχουν από τη νόσο. Η πιθανότητα πάντως να υπάρξει η ανάγκη χρήσης βοηθητικής συσκευής για τη βάδιση αυξάνει όσο περισσότερα χρόνια πάσχει κάποιος από τη νόσο. Επιπρόσθετα ακόμα και ασθενείς που είναι σε θέση να περπατήσουν, μπορεί να χρησιμοποιήσουν τη βοήθεια ενός μπαστουνιού ή ενός αμαξιδίου ώστε να ελαχιστοποιήσουν την πιθανότητα πτώσης και τραυματισμού. Σύμφωνα με τις πιο πρόσφατες έρευνες μόνο το 25% των ασθενών με ΠΣ θα χρησιμοποιήσει αναπηρικό αμαξίδιο ή θα μείνει στο κρεββάτι επειδή δεν μπορεί να περπατήσει.
Μύθος 3 – Αφού δεν υπάρχει θεραπεία για την ΠΣ, δεν μπορεί να γίνει τίποτα και για μένα
Μπορεί να είναι αλήθεια ότι δεν υπάρχει ακόμα θεραπεία για την ΠΣ, αλλά υπάρχουν πλέον θεραπείες οι οποίες τροποποιούν την πορεία της νόσου προς όφελος του ασθενούς καθώς επιβραδύνουν την εξέλιξή της. Επιπρόσθετα πολυάριθμες θεραπευτικές και τεχνολογικές εξελίξεις είναι πλέον σε θέση να βοηθήσουν τους ασθενείς να αντιμετωπίζουν καλύτερα τα συμπτώματά και τις επιπλοκές τους.
Μύθος 4 – Θα πρέπει να σταματήσω να δουλεύω. Το στρες της δουλειάς μπορεί να επιδεινώσει την νόσο μου.
Δεν υπάρχουν επιστημονικές αποδείξεις ότι το φυσιολογικό στρες της εργασίας έχει οποιαδήποτε επίδραση στην ΠΣ. Παρ’όλα αυτά συμπτώματα όπως η κόπωση μπορεί να προκαλέσουν προβλήματα στην επίδοση στον εργασιακό χώρο. Περίπου το 30% των ασθενών με ΠΣ είναι σε θέση να δουλεύουν πλήρες ωράριο για 20 χρόνια μετά την έναρξή των συμπτωμάτων τους. Το ποσοστό αυτό θα μπορούσε να είναι υψηλότερο αν τόσο οι ασθενείς και οι οικογένειες τους όσο και οι εργοδότες είχαν καλύτερη ενημέρωση και μπορούσαν να προσαρμόζουν τις εργασιακές απαιτήσεις στις ιδιαιτερότητες του κάθε ασθενή. Οι πάσχοντες από ΠΣ θα πρέπει να παρακινούνται να συνεχίσουν την εργασία τους.
Μύθος 5 – Δεν θα πρέπει να κάνω παιδιά, μιας και αφού πάσχω από ΠΣ δεν θα είμαι καλός γονιός.
Οι πιο πολλές γυναίκες με ΠΣ παρουσιάζουν ελάττωση των συμπτωμάτων τους κατά τη διάρκεια της εγκυμοσύνης. Στη συνέχεια ο κίνδυνος μίας ώσης είναι σε μικρό βαθμό αυξημένος για τους πρώτους έξι μήνες μετά τον τοκετό. Συνολικότερα όμως τόσο η εγκυμοσύνη όσο και ο τοκετός δεν φαίνεται να έχουν καμία μακροπρόθεσμη επίπτωση στην πορεία της ΠΣ. Επίσης η ΠΣ δεν είναι μία κληρονομική νόσο. Ο κίνδυνος να παρουσιάσουν τη νόσο τα παιδιά ενός ασθενούς είναι πολύ μικρός και κυμαίνεται από 1% με 5%. Τα παιδιά δεν είναι τόσο ευαίσθητα όσο νομίζουμε και μπορούν να διαχειριστούν επώδυνα προβλήματα με τρόπο πολύ καλύτερο από ότι πιστεύουμε. Παράλληλα, η συζήτηση των προβλημάτων και των συναισθημάτων ενώνει περισσότερο μία οικογένεια. Ακόμα και αν ο γονιός δυσκολεύεται να συμμετέχει σε αθλητικές δραστηριότητες υπάρχουν πάρα πολλές ακόμα δραστηριότητες που μπορεί να κάνει μία οικογένεια μαζί.
Μύθος 6 – Κανείς δε θα με θέλει πια τώρα που πάσχω από ΠΣ
Η συζήτηση των προβλημάτων και η εξεύρεση λύσεων μπορεί πραγματικά να βαθύνει την κατανόηση μεταξύ των ζευγαριών. Παράλληλα η σεξουαλικότητα δεν λείπει από τις ζωές ανθρώπων που πάσχουν από ΠΣ. Αντίθετα οι σύντροφοι μπορούν να βρουν λύσεις ακόμα και με τη βοήθεια φαρμάκων ώστε να ξεπεράσουν προβλήματα που θέτει κάποιες φορές η νόσος.
Μύθος 7 – Κανείς δεν μπορεί να καταλάβει τι περνάω
Η σκλήρυνση κατά πλάκας προσβάλει περίπου 2.5 εκατομμύρια άτομα σε όλο τον κόσμο. Στη Βόρεια Αμερική περίπου 200 άνθρωποι διαγιγνώσκονται με ΠΣ κάθε εβδομάδα. Ακόμα και στη χώρα μας άρχισε να προωθείται η κοινωνική μέριμνα αλλά και εξατομικευμένη υποστήριξη σε ασθενείς με ΠΣ.
Μύθος 9 – Δεν έχει γίνει καμία πρόδος στην έρευνα για την αντιμετώπιση της ΠΣ
Μόλις μία δεκαετία πριν δεν υπήρχε κανένα φάρμακο που μπορούσε να αναχαιτίσει τη νόσο. Σήμερα υπάρχουν αρκετά εγκεκριμένα φάρμακα τα οποία μπορούν να τροποποιήσουν την πορεία της νόσου, ενώ καινούριες έρευνες υπόσχονται σύντομα και νέα αποτελεσματικότερα.
Και λίγα λόγια για την για την Πανελλήνια Ομοσπονδία Ατόμων με Σκλήρυνση Κατά Πλάκας:
Η Πανελλήνια Ομοσπονδία Ατόμων με Σκλήρυνση Κατά Πλάκας (ΠΟΑμΣΚΠ), η οποία εδρεύει στο Ελληνικό στην Αθήνα, ιδρύθηκε το 2008, είναι δευτεροβάθμιος φορέας στον οποίο εντάσσονται 8 Πρωτοβάθμιοι Σύλλογοι Ασθενών από όλη την Ελλάδα. Το Διοικητικό Συμβούλιο της ΠΟΑμΣΚΠ, καθώς και οι αντιπρόσωποι των Σωματείων-μελών της που συμμετέχουν στην Γενική Συνέλευση είναι αποκλειστικά ασθενείς με ΠΣ-ΣΚΠ. Από τον Ιούλιο του 2015 η ΠΟΑμΣΚΠ είναι επίσης μέλος της ΕΣΑμεΑ (Εθνική Συνομοσπονδία Ατόμων με Αναπηρία), και εκπροσωπείται και από αυτή. Σκοπός του είναι η προάσπιση των δικαιωμάτων των ασθενών με Πολλαπλή Σκλήρυνση(ΠΣ) -Σκλήρυνση κατά Πλάκας (ΣΚΠ), καθώς η βελτίωση της ποιότητας της καθημερινής ζωής, τόσο των ίδιων όσο και των οικογενειών τους.
Διαβάστε επίσης
Ποια τα συμπτώματα και οι αιτίες της πολλαπλής σκλήρυνσης (σκλήρυνση κατά πλάκας). Τα νέα θεραπευτικά όπλα. Στην αιχμή της θεραπευτικής αντιμετώπισης βρίσκεται μια ελληνική φαρμακευτική εταιρείαΣκλήρυνση κατά πλάκας. Σημάδια που υποδηλώνουν υποτροπή. Πώς αντιμετωπίζονται;Παγκόσμια Ημέρα Σπάνιων Παθήσεων. Ποιες είναι οι σπάνιες παθήσεις; (video)Αφιέρωμα στην Πολλαπλή Σκλήρυνση ή Σκλήρυνση Κατά Πλάκας (ΣΚΠ) ή η ασθένεια με τα 1000 πρόσωπαΠολλαπλή Σκλήρυνση και εγκυμοσύνη, 5+1 μύθοι
Ξενοφώντα Τσούκαλη
Dr.
PhD
medlabgr
ΦΩΤΟΓΡΑΦΙΕΣ
ΜΟΙΡΑΣΤΕΙΤΕ
ΔΕΙΤΕ ΑΚΟΜΑ
ΠΡΟΗΓΟΥΜΕΝΟ ΑΡΘΡΟ
Σταδιοδρομική εξέλιξη Αξιωματικών εξ ΑΣΣΥ
ΕΠΟΜΕΝΟ ΑΡΘΡΟ
Δύσκολα τα πράγματα για τη Τζένη Μπαλατσινού...
ΣΧΟΛΙΑΣΤΕ