2016-09-10 15:50:13
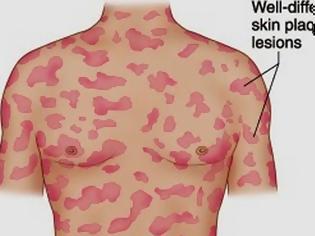
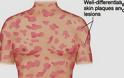
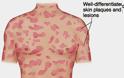
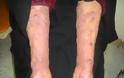
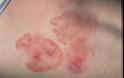
Ο πλέον κοινός τύπος των κατά το πλείστον χαμηλής κακοήθειας δερματικών Τ-λεμφωμάτων είναι η σπογγοειδής μυκητίαση (mycosis fungoides, MF) Η MF εισβάλλει συνήθως με επίπεδες ερυθηματoλεπιδώδεις κηλίδες ή πλάκες, που τυπικά εντοπίζονται στις ηλιοπροστατευμένες περιοχές του σώματος, με ή χωρίς κνησμό, με αποτέλεσμα πολλές φορές να είναι δύσκολη έως αδύνατη η κλινική διαφορική διάγνωση από το έκζεμα, τη μυκητίαση, την ψωρίαση κατά πλάκας και άλλες δερματικές παθήσεις.
Η νόσος εξελίσσεται αργά στα στάδια των πλακών, οζιδίων, όγκων ή σε γενικευμένη ερυθροδερμία. Η σπογγοειδής μυκητίαση είναι ο πιο συχνός τύπος δερματικού Τ-λεμφώματος (CTCL), μια σπάνια μορφή non-Hodgkin λεμφώματος.
Σε αντίθεση με τα περισσότερα non-Hodgkin λεμφώματα, η σπογγοειδής μυκητίαση προκαλείται από μια μετάλλαξη των κυττάρων Τ. Τα κακοήθη κύτταρα T στο σώμα παρουσιάζουν αρχικά μετάσταση στο δέρμα, προκαλώντας την εμφάνιση διαφόρων βλαβών. Χαρακτηρίζεται από μπαλώματα της πλάκας για το τελευταίο στάδιο της ανάπτυξης του όγκου, ή οποιαδήποτε άλλη παρόμοια κλινική πορεία με την παραλλαγή της κλινικοπαθολογικά.
Αυτές οι βλάβες συνήθως εμφανίζονται ως εξανθήματα και ενδέχεται να εξελιχθούν και να σχηματίσουν πλάκες και παραμορφωτικούς όγκους. Οι περιπτώσεις σε πρώιμο στάδιο μπορεί να διαγνωστούν λανθασμένα ως άλλες δερματικές παθήσεις έως ότου γίνει οριστική διάγνωση, μετά από βιοψία του δέρματος. Οι περισσότερες περιπτώσεις σπογγοειδούς μυκητίασης είναι πρώιμου σταδίου και η διάγνωσή τους γίνεται σε ασθενείς άνω των 50 ετών.
Επιδημιολογία
Το πρωτοπαθές δερματικό λέμφωμα Τ-κυττάρων είναι ο πιο κοινός τύπος, που αντιπροσωπεύει το 54% του συνόλου των δερματικών λεμφωμάτων. Η σπογγοειδής μυκητίαση είναι μια σπάνια ασθένεια. Σε 100.000 ο αριθμός των περιστατικών ήταν 0,3 περιπτώσεις. Η νόσος εμφανίζεται κυρίως σε ηλικιωμένους ασθενείς με μέση ηλικία έναρξης είναι 55-60 ετών, και τα παιδιά και οι έφηβοι μπορεί να ασθενήσουν. Μεταξύ των ανδρών από τις γυναίκες, άνδρες και γυναίκες, αναλογία εμφάνισης της 1.6-2.0:1.
Αιτιολογία
Η αιτία της σπογγοειδούς μυκητίασης παραμένει άγνωστη και η ίδια η νόσος ανίατη. Η αιτιολογία της νόσου μπορεί να σχετίζεται με κυτταρογενετικούς, ανοσολογικούς και περιβαλλοντικούς παράγοντες.
Διάγνωση της νόσου
Βασίζεται στην κλινική και παθολογική εξέταση, διάγνωση απαιτεί ιστοπαθολογική εξέταση είναι μερικές φορές απαραίτητη για την ανοσοϊστοχημική χρώση και Τ-κυττάρων αναδιάταξη του γονιδίου υποδοχέα που μπορεί να επιβεβαιωθεί. Η ιστολογική και η ανοσοϊστοχημική μελέτη δειγμάτων δέρματος ασθενών με δερματικά λεμφώματα συμβάλλει σημαντικά στην κατανόηση και την ταξινόμηση των λεμφοϋπερπλαστικών αυτών εξεργασιών, καθώς και στη διαφορική διάγνωσή τους από άλλες φλεγμονώδεις δερματοπάθειες.
Σταδιοποίηση Σπογγοειδούς μυκητίασης
Στάδιο Ι:
Στάδιο ΙΑ: Περιορισμένες κηλίδες και πλάκες λιγότερο από 10% της επιφάνειας σώματος
Στάδιο ΙΒ: Γενικευμένες κηλίδες και πλάκες περισσότερο από 10% της επιφάνειας σώματος
Στάδιο ΙΙ:
Στάδιο ΙΙΑ: Περιορισμένες ή γενικευμένες κηλίδες και πλάκες με ψηλαφητή λεμφαδενοπάθεια, χωρίς παθολογοανατομική διήθηση
Στάδιο ΙΙΒ: Δερματικοί όγκοι
Στάδιο ΙΙΙ: Γενικευμένη ερυθροδερμία με ή χωρίς αδενοπάθεια χωρίς ιστολογική διήθηση λεμφαδένων και σπλάχνων. Οι λεμφαδένες είναι κανονικοί ή μεγαλύτεροι από το κανονικό, αλλά δεν περιέχουν καρκινικά κύτταρα.
Στάδιο ΙV: Ιστολογική διήθηση των λεμφαδένων, των σπλάχνων, του αίματος σε οποιοδήποτε δερματικό στάδιο. Ο καρκίνος έχει εξαπλωθεί στους λεμφαδένες ή και σε άλλα όργανα, όπως το ήπαρ ή σπλήνας.
Η πορεία των δερματικών λεμφωμάτων μπορεί να είναι καλοήθης με τελική κατάληξη τη μακρόχρονη ύφεση, στάσιμη με εξάρσεις και υφέσεις ή και προοδευτικά επιδεινούμενη με εξωδερματικές εντοπίσεις της λεμφοϋπερπλαστικής διήθησης στους λεμφαδένες, στο μυελό των οστών και στα εσωτερικά όργανα.
Θεραπεία
Η θεραπευτική προσέγγιση των ασθενών με CTCL, ανάλογα με το στάδιο στο οποίο ανήκουν γίνεται και η επιλογή της θεραπευτικής αγωγής.
Στα αρχικά στάδια, στα οποία η νόσος περιορίζεται σε μικρή έκταση του δέρματος (μικρότερο απο το 10%) και οι βλάβες χαρακτηρίζονται από κηλίδες ή πλάκες, υπάρχει άριστη ανταπόκριση σε θεραπευτικές μεθόδους που κατευθύνονται αποκλειστικά στο δέρμα, όπως τα τοπικά στεροειδή, η τοπική χημειοθεραπεία (π.χ. mechlorethamine, αζωτούχος μουστάρδα), τα τοπικά ρετινοειδή, η φωτοχημειοθεραπεία (PuVA), καθώς και η ακτινοθεραπεία με κατευθυνόμενη δέσμη ηλεκτρονίων. Έχει αποδειχθεί ότι αυτές οι θεραπείες μειώνουν τον τοπικό πληθυσμό των κυττάρων Langerhans, αυξάνουν την απόπτωση των κακοήθων Τ-λεμφοκυττάρων και συχνά οδηγούν σε πλήρη κάθαρση του δέρματος. Άλλες φορές, για να επιτευχθεί πλήρης ύφεση απαιτείται και η προσθήκη, για μικρό χρονικό διάστημα, ενός ανοσοτροποποιητή, όπως η ανασυνδυασμένη IFN-α, η IFN-γ ή το ρετινοειδές bexarotene (Targretin), το οποίο, τα τελευταία χρόνια, προστέθηκε στις θεραπευτικές επιλογές.
Σε ασθενείς με πιο επιθετική εικόνα στο δέρμα και βλάβες που καταλαμβάνουν >10% της συνολικής επιφάνειας του σώματος προτιμώνται συνδυαστικές θεραπευτικές προσεγγίσεις –γιατί συχνά συνυπάρχουν και εντοπίσεις σε λεμφαδένες– για πιο γρήγορη ή ασφαλή ανταπόκριση.
Συνδυασμοί όπως IFN-α με τοπικά ρετινοειδή, bexarotene και ασιτρετίνη ή PuVA με IFN-α είναι συχνοί. Στα πλέον προχωρημένα στάδια με λεμφαδενικές μεταστάσεις ή και κυκλοφορούντα παθολογικά Τ-λεμφοκύτταρα στο περιφερικό αίμα συνιστάται συνήθως χημειοθεραπεία με έναν παράγοντα ή συνδυασμό χημειοθεραπευτικών παραγόντων (πολυ-χημειοθεραπευτικό σχήμα).
Σε πολύ βαριές περιπτώσεις εφαρμόζεται η εξωσωματική φωταφαίρεση, ή λευκαφαίρεση, όπως στο σύνδρομο Sézary (SS), που ακολουθείται από PuVA ή ακτινοθεραπεία, ειδικά όταν υπάρχουν προσβεβλημένοι λεμφαδένες. Τέλος νέες θεραπείες όπως της μεχλωραιθαμίνης δίδονται για την τοπική θεραπεία της σπογγοειδούς μυκητίασης, τύπος δερματικού Τ-λεμφώματος (CTCL), σταδίου IA και IB σε ασθενείς που είχαν ήδη ακολουθήσει δερματική αγωγή.
Tromaktiko
Η νόσος εξελίσσεται αργά στα στάδια των πλακών, οζιδίων, όγκων ή σε γενικευμένη ερυθροδερμία. Η σπογγοειδής μυκητίαση είναι ο πιο συχνός τύπος δερματικού Τ-λεμφώματος (CTCL), μια σπάνια μορφή non-Hodgkin λεμφώματος.
Σε αντίθεση με τα περισσότερα non-Hodgkin λεμφώματα, η σπογγοειδής μυκητίαση προκαλείται από μια μετάλλαξη των κυττάρων Τ. Τα κακοήθη κύτταρα T στο σώμα παρουσιάζουν αρχικά μετάσταση στο δέρμα, προκαλώντας την εμφάνιση διαφόρων βλαβών. Χαρακτηρίζεται από μπαλώματα της πλάκας για το τελευταίο στάδιο της ανάπτυξης του όγκου, ή οποιαδήποτε άλλη παρόμοια κλινική πορεία με την παραλλαγή της κλινικοπαθολογικά.
Αυτές οι βλάβες συνήθως εμφανίζονται ως εξανθήματα και ενδέχεται να εξελιχθούν και να σχηματίσουν πλάκες και παραμορφωτικούς όγκους. Οι περιπτώσεις σε πρώιμο στάδιο μπορεί να διαγνωστούν λανθασμένα ως άλλες δερματικές παθήσεις έως ότου γίνει οριστική διάγνωση, μετά από βιοψία του δέρματος. Οι περισσότερες περιπτώσεις σπογγοειδούς μυκητίασης είναι πρώιμου σταδίου και η διάγνωσή τους γίνεται σε ασθενείς άνω των 50 ετών.
Επιδημιολογία
Το πρωτοπαθές δερματικό λέμφωμα Τ-κυττάρων είναι ο πιο κοινός τύπος, που αντιπροσωπεύει το 54% του συνόλου των δερματικών λεμφωμάτων. Η σπογγοειδής μυκητίαση είναι μια σπάνια ασθένεια. Σε 100.000 ο αριθμός των περιστατικών ήταν 0,3 περιπτώσεις. Η νόσος εμφανίζεται κυρίως σε ηλικιωμένους ασθενείς με μέση ηλικία έναρξης είναι 55-60 ετών, και τα παιδιά και οι έφηβοι μπορεί να ασθενήσουν. Μεταξύ των ανδρών από τις γυναίκες, άνδρες και γυναίκες, αναλογία εμφάνισης της 1.6-2.0:1.
Αιτιολογία
Η αιτία της σπογγοειδούς μυκητίασης παραμένει άγνωστη και η ίδια η νόσος ανίατη. Η αιτιολογία της νόσου μπορεί να σχετίζεται με κυτταρογενετικούς, ανοσολογικούς και περιβαλλοντικούς παράγοντες.
Διάγνωση της νόσου
Βασίζεται στην κλινική και παθολογική εξέταση, διάγνωση απαιτεί ιστοπαθολογική εξέταση είναι μερικές φορές απαραίτητη για την ανοσοϊστοχημική χρώση και Τ-κυττάρων αναδιάταξη του γονιδίου υποδοχέα που μπορεί να επιβεβαιωθεί. Η ιστολογική και η ανοσοϊστοχημική μελέτη δειγμάτων δέρματος ασθενών με δερματικά λεμφώματα συμβάλλει σημαντικά στην κατανόηση και την ταξινόμηση των λεμφοϋπερπλαστικών αυτών εξεργασιών, καθώς και στη διαφορική διάγνωσή τους από άλλες φλεγμονώδεις δερματοπάθειες.
Σταδιοποίηση Σπογγοειδούς μυκητίασης
Στάδιο Ι:
Στάδιο ΙΑ: Περιορισμένες κηλίδες και πλάκες λιγότερο από 10% της επιφάνειας σώματος
Στάδιο ΙΒ: Γενικευμένες κηλίδες και πλάκες περισσότερο από 10% της επιφάνειας σώματος
Στάδιο ΙΙ:
Στάδιο ΙΙΑ: Περιορισμένες ή γενικευμένες κηλίδες και πλάκες με ψηλαφητή λεμφαδενοπάθεια, χωρίς παθολογοανατομική διήθηση
Στάδιο ΙΙΒ: Δερματικοί όγκοι
Στάδιο ΙΙΙ: Γενικευμένη ερυθροδερμία με ή χωρίς αδενοπάθεια χωρίς ιστολογική διήθηση λεμφαδένων και σπλάχνων. Οι λεμφαδένες είναι κανονικοί ή μεγαλύτεροι από το κανονικό, αλλά δεν περιέχουν καρκινικά κύτταρα.
Στάδιο ΙV: Ιστολογική διήθηση των λεμφαδένων, των σπλάχνων, του αίματος σε οποιοδήποτε δερματικό στάδιο. Ο καρκίνος έχει εξαπλωθεί στους λεμφαδένες ή και σε άλλα όργανα, όπως το ήπαρ ή σπλήνας.
Η πορεία των δερματικών λεμφωμάτων μπορεί να είναι καλοήθης με τελική κατάληξη τη μακρόχρονη ύφεση, στάσιμη με εξάρσεις και υφέσεις ή και προοδευτικά επιδεινούμενη με εξωδερματικές εντοπίσεις της λεμφοϋπερπλαστικής διήθησης στους λεμφαδένες, στο μυελό των οστών και στα εσωτερικά όργανα.
Θεραπεία
Η θεραπευτική προσέγγιση των ασθενών με CTCL, ανάλογα με το στάδιο στο οποίο ανήκουν γίνεται και η επιλογή της θεραπευτικής αγωγής.
Στα αρχικά στάδια, στα οποία η νόσος περιορίζεται σε μικρή έκταση του δέρματος (μικρότερο απο το 10%) και οι βλάβες χαρακτηρίζονται από κηλίδες ή πλάκες, υπάρχει άριστη ανταπόκριση σε θεραπευτικές μεθόδους που κατευθύνονται αποκλειστικά στο δέρμα, όπως τα τοπικά στεροειδή, η τοπική χημειοθεραπεία (π.χ. mechlorethamine, αζωτούχος μουστάρδα), τα τοπικά ρετινοειδή, η φωτοχημειοθεραπεία (PuVA), καθώς και η ακτινοθεραπεία με κατευθυνόμενη δέσμη ηλεκτρονίων. Έχει αποδειχθεί ότι αυτές οι θεραπείες μειώνουν τον τοπικό πληθυσμό των κυττάρων Langerhans, αυξάνουν την απόπτωση των κακοήθων Τ-λεμφοκυττάρων και συχνά οδηγούν σε πλήρη κάθαρση του δέρματος. Άλλες φορές, για να επιτευχθεί πλήρης ύφεση απαιτείται και η προσθήκη, για μικρό χρονικό διάστημα, ενός ανοσοτροποποιητή, όπως η ανασυνδυασμένη IFN-α, η IFN-γ ή το ρετινοειδές bexarotene (Targretin), το οποίο, τα τελευταία χρόνια, προστέθηκε στις θεραπευτικές επιλογές.
Σε ασθενείς με πιο επιθετική εικόνα στο δέρμα και βλάβες που καταλαμβάνουν >10% της συνολικής επιφάνειας του σώματος προτιμώνται συνδυαστικές θεραπευτικές προσεγγίσεις –γιατί συχνά συνυπάρχουν και εντοπίσεις σε λεμφαδένες– για πιο γρήγορη ή ασφαλή ανταπόκριση.
Συνδυασμοί όπως IFN-α με τοπικά ρετινοειδή, bexarotene και ασιτρετίνη ή PuVA με IFN-α είναι συχνοί. Στα πλέον προχωρημένα στάδια με λεμφαδενικές μεταστάσεις ή και κυκλοφορούντα παθολογικά Τ-λεμφοκύτταρα στο περιφερικό αίμα συνιστάται συνήθως χημειοθεραπεία με έναν παράγοντα ή συνδυασμό χημειοθεραπευτικών παραγόντων (πολυ-χημειοθεραπευτικό σχήμα).
Σε πολύ βαριές περιπτώσεις εφαρμόζεται η εξωσωματική φωταφαίρεση, ή λευκαφαίρεση, όπως στο σύνδρομο Sézary (SS), που ακολουθείται από PuVA ή ακτινοθεραπεία, ειδικά όταν υπάρχουν προσβεβλημένοι λεμφαδένες. Τέλος νέες θεραπείες όπως της μεχλωραιθαμίνης δίδονται για την τοπική θεραπεία της σπογγοειδούς μυκητίασης, τύπος δερματικού Τ-λεμφώματος (CTCL), σταδίου IA και IB σε ασθενείς που είχαν ήδη ακολουθήσει δερματική αγωγή.
Tromaktiko
ΦΩΤΟΓΡΑΦΙΕΣ
ΜΟΙΡΑΣΤΕΙΤΕ
ΔΕΙΤΕ ΑΚΟΜΑ
ΣΧΟΛΙΑΣΤΕ


![Όταν τα μωρά κάνουν παρέα με τους τετράποδους φίλους τους [photos]](https://images.newsnowgreece.com/96/963293/otan-ta-mora-kanoun-parea-me-tous-tetrapodous-filous-tous-photos-1-124x78.jpg)








